Với mục đích làm cho các kiến thức về cơ chế các thuốc điều trị miễn dịch chống ung thư, bài này tôi sẽ viết lại dễ hiểu hơn, sâu hơn và sử dụng những hình ảnh do chính mình vẽ chứ không mượn của các tác giả khác.
1. Lẽ ra tế bào ung thư sẽ bị bạch cầu lim phô T tiêu diệt theo cơ chế
sau
Thông qua TCR, tế bào lim phô T sẽ tiêu diệt tế bào ung thư qua cửa ngõ MHC(major histocompatibility).
Người ta cũng
nhận thấy các mô bướu nào có lẫn nhiều tế bào lim phô T thì bn sẽ có tiên lượng
tốt hơn chứng tỏ đã có một số tb ung thư bị tế bào T tiêu diệt.
2. Điều không may cho chúng ta là tế bào
ung thư có cách thoát khỏi sự tiêu diệt của tế bào lim phô T qua giao tiếp giữa
PD-L1(programmed death ligand) của tb ung thư và PD-1(programmed death) của lim
phô T.
PD-1 là thụ thể
có mặt ở hầu hết các tế bào T, nó thuộc nhóm các thụ thể đặc biệt gọi là immune
checkpoints - các trạm kiểm soát đáp ứng
miễn dịch (nói theo nghĩa bóng) còn dịch theo bản chất của nó thì là các
thụ thể kiềm hãm đáp ứng miễn dịch.
Người ta thường
ví von”
- TCR giống
như bàn đạp ga trong xe hơi. Nhấn ga càng mạnh thì xe chạy càng nhanh (tức là
đáp ứng miễn dịch càng mãnh liệt).
- PD-1 giống như bàn đạp thắng trong xe hơi, đạp
thắng thì xe chạy chậm đi, đạp mạnh thì xe dừng lại.
Vậy thì PD-L1
của tế bào ung thư giống như_cái chân có thể đạp vào bàn đạp PD-1 làm cho đáp ứng
miễn dịch chống bướu bị ức chế.
Vế bản chất
thì PD-L1 là một protein xuyên màng tế bào, đóng vai trò một ligand (yếu tố gắn
kết).
3. Người ta bào chế ra những kháng thể đơn
dòng để chống lại PD-1 của tế bào T hoặc PD-L1 của tế bào ung thư. Chúng ta
đang có những thuốc sau
4. Vì sao tế bào T có thể nhận biết tế bào
ung thư là vật lạ ?
Sau đó tế bào
có nhánh di chuyển đến tế bào T để thông báo cho tế bào T biết về kháng nguyên lạ này. Sau khi tế bào T
biết về kháng nguyên lạ này, tế bào T sẽ tìm đến bướu để tiêu diệt tế bào bướu
theo cơ chế đã nói ở mục 1.
|
|
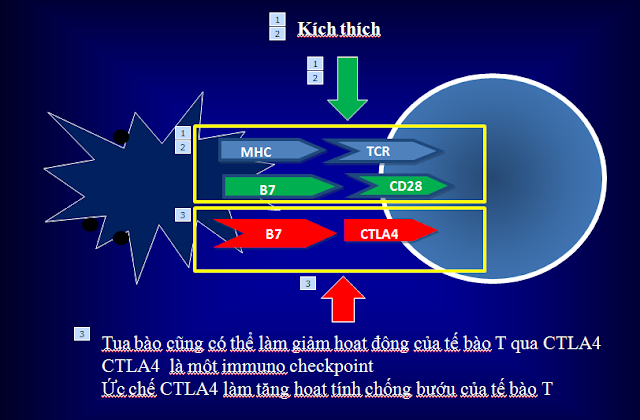
Tế bào có
nhánh thông báo cho tế bào T về thông tin lạ của tế bào bướu qua MHC giao tiếp
với TCR và B7 giao tiếp với CD28. Mối giao tiếp qua 2 cửa này có tích kích hoạt
miễn dịch. Tuy nhiên trên tế bào T lại còn có một thụ thể thuộc loại immune
checkpoint nữa là CTLA-4. B7 của tế bào có nhánh có thể tác động lên CTLA-4 để
làm cho tế bào T “tê liệt”
Muốn “hóa giải”
mối liên kết này thì phải ức chế thụ thể
CTLA-4 của tế bào T. Hiện có thuốc ipilimumab của BMS, tremelimumab của
MSD
5. Như vậy thì sự có mặt của yếu tố PDL-1
trên màng tế bào ung thư là yếu tố quyết định (về mặt lý thuyết) cho sự thành
công của các thuốc anti- PD1 và anti PD L1.
Vì vậy trong
các nghiên cứu sau này người ta thường chọn những bệnh nhân có PD L1 (+).
Việc xác định
PD L1 là dựa trên thử nghiệm hóa mô miễn
dịch của khối bướu.
Xét nghiệm hóa
mô miễn dịch cho thấy bệnh phẩm có PD L1(+) thể hiện ở những chỗ bắt thuốc màu
nâu.
Tuy nhiên nếu
bướu có PD-L1 (-) vẫn có thể đáp ứng với anti-PD-1 nên dấu hiệu này gần đây cho
thấy là kh
6. Cho đến hiện nay những immune checkpoint
(thụ thể ức chế miễn dịch) trên tế bào T đã được phát hiện và bào chế ra những
thuốc kháng lại là
Kháng PD 1:
1. nivolumab
(Opdivo)
2.
pembrolizumab (Ketruda)
Kháng CTLA
4
Ipilimumab
(Yervoy)
7. Thuốc kháng PD-L1 trên tế bào bướu là
BMS-936559(BMS)
MPDL3280A (Roche)
MEDI 4736 (MSD)
MPDL3280A
8.
Trong tương lai sẽ còn nhiều thuốc điều trị miễn dịch chống ung thư ra đời vì
đã phát hiện ra rất nhiều mục tiêu tiềm năng
9. Các hướng nghiên cứu sắp tới là:
- Điều trị hỗ
trợ sau mổ với lý luận : ở giai đoạn sớm hệ miễn dịch sẽ có hiện elimination bướu, giai đoạn trễ sẽ
có hiện tượng escape của bướu.
- Phối hợp các
thuốc điều trị miễn dịch
Nếu như nghiên cứu Keynote 042 chỉ dùng một
loại thuốc pembrolizumab thì nghiên cứu Mystic và Kestrel bệnh viện ung bướu
đang tiến hành là theo hướng kết hợp: MEDI 4736 kết hợp với tremelimumab
MEDI 4736 là
thuốc ức chế PD-L1 của tế bào ung thư (pembrolizumab là thuốc ức chế PD-1 của tế
bào T)
Tremelimumab
là thuốc ức chế thụ thể CTLA4 của tế bào T.
Lý thuyết và
thực hành cho thấy ức chế PD-L1 trên tế bào bướu (MEDI 4736) ít gây tác dụng phụ
hơn ức chế PD-1 của tế bào T (nivolimab, pembrolizumab)
- Xạ trị +
anti PD-1
10. Hiện tượng tiến triển giả ngay sau điều
trị (early pseudoprogression) là hiện tượng lạ trong điều trị miễn dịch, các
phương pháp điều trị khác không có
Sau điều trị với
các anti PD-1, bướu có thể tăng kích thước trong 3-4 tháng đầu nhưng giảm kích
thước ở những tháng sau đó.
Lý do của hiện
tượng này là:
Các bạch cầu tập
trung với số lượng lớn tại khối bướu khiến bướu tăng kích thước
Đáp ứng điều
trị miễn dịch thường lâu hơn 1-2 tháng nên bướu tăng kích thước sau điều trị chỉ
là tạm thới









No comments:
Post a Comment